Le mouvement : fondement
de la capacité fonctionnelle
et de la prévention durable
Le mouvement est au cœur du développement humain et de l’équilibre fonctionnel du corps.
Comprendre ses mécanismes biomécaniques et neuro-moteurs permet d’expliquer l’apparition des compensations, des douleurs chroniques et des troubles musculo-squelettiques.
Dans les sociétés modernes marquées par la sédentarité et les positions répétitives, le mouvement devient un enjeu de santé publique et de performance durable.
Cette page propose une lecture structurée du mouvement : de son développement initial à ses altérations, jusqu’à son rôle central dans la prévention des TMS.
L’approche du mouvement présentée dans cette page s’appuie sur des principes issus de la kinésithérapie et de l’analyse biomécanique fonctionnelle.
Elle a été structurée avec l’expertise de Loïc Gambardella, kinésithérapeute et ostéopathe spécialisé depuis plus de vingt-cinq ans dans l’observation des compensations motrices et des limitations de mobilité.

Le mouvement comme système
neuro-biomécanique
Le mouvement ne se résume pas à un simple déplacement.
Il correspond à une organisation coordonnée entre :
Le système nerveux central, qui planifie et ajuste l’action
Les structures articulaires, qui déterminent les amplitudes possibles
Les chaînes musculaires, qui produisent et régulent la force
Chaque geste mobilise simultanément plusieurs dimensions :
Motricité globale : déplacements et actions impliquant l’ensemble du corps (marcher, courir, sauter)
Motricité fine : coordination précise des segments distaux (écrire, saisir, manipuler)
Mouvement axial : flexions, rotations et inclinaisons du tronc
Mobilité articulaire spécifique : expression locale d’une articulation dans son amplitude optimale
Ces composantes fonctionnent en interaction permanente.
La qualité du mouvement dépend de leur synchronisation.
Lorsque l’une d’elles est altérée, l’équilibre global se modifie et des stratégies compensatoires apparaissent.

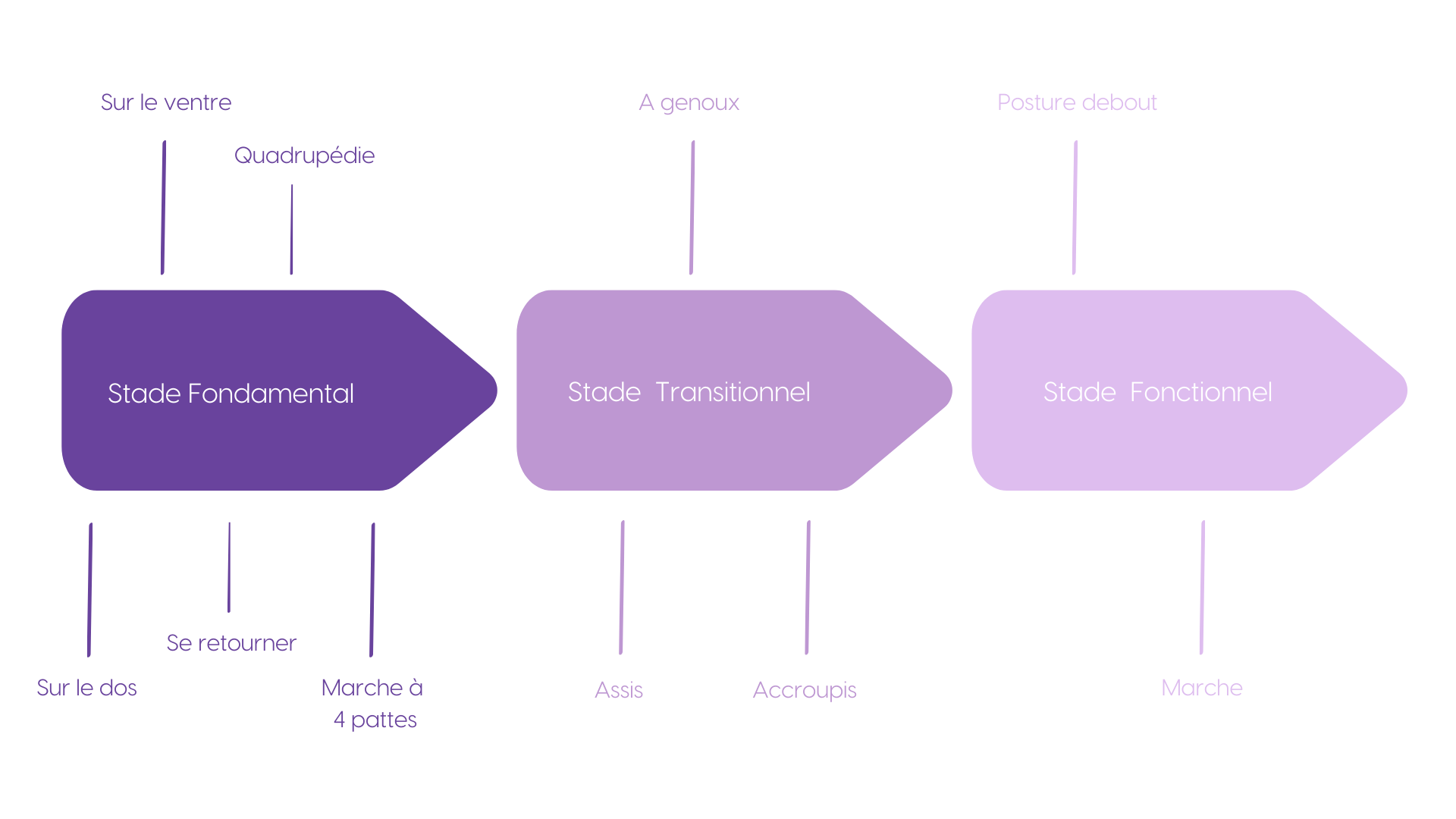
Le développement moteur :
de la naissance à l’autonomie
À la naissance, l’activité musculaire dominante concerne les chaînes antérieures.
Elles maintiennent le nourrisson dans une posture en flexion, orientée vers l’intérieur.
Progressivement, sous l’effet des stimulations sensorielles (visuelles, vestibulaires, proprioceptives), l’enfant organise son redressement : contrôle de la tête, retournements, reptation, quatre pattes, station assise puis station debout.
Durant ces étapes, la chaîne postérieure se structure et permet l’extension, l’alignement et la verticalisation.
Vers l’âge de trois ans, les grands schémas moteurs fondamentaux sont consolidés et atteignent un haut niveau d’efficacité spontanée. La plasticité neurologique demeure importante, mais les bases locomotrices sont en place.
Puis s’installe progressivement la sédentarité scolaire, début de la réduction de la variabilité motrice quotidienne.
Un déséquilibre naturel amplifié par la modernité
Le corps humain présente une organisation biomécanique orientée majoritairement vers la flexion.
On observe schématiquement :
Environ deux tiers des forces musculaires orientées vers l’avant
Un tiers vers l’arrière
Cette prédominance s’explique par la fonction des chaînes antérieures, fortement sollicitées dans les gestes de préhension, d’exploration et d’action.
Lorsque la mobilité est préservée et que la variabilité gestuelle est suffisante, cet équilibre ne pose aucun problème.
En revanche, dans des environnements statiques, majoritairement assis et orientés vers l’avant, la sollicitation répétée des chaînes de flexion accentue progressivement ce déséquilibre.
À cela s’ajoute un phénomène physiologique : à l’approche des 40 ans, la masse et la force musculaires déclinent progressivement en l’absence de stimulation adaptée.
La capacité d’adaptation diminue.
Le risque de compensation augmente.
2/3 de force orientée vers l’avant
1/3 de force orientée vers l’arrière
En mouvement, ce rapport reste fonctionnel.
En sédentarité prolongée, la capacité postérieure décline,
et l’équilibre se rompt au profit de la flexion avant.

L’équation fondamentale du mouvement
Un mouvement efficient repose sur trois composantes indissociables :
MOUVEMENT SAIN = MOBILITÉ × STABILITÉ × CONTRÔLE MOTEUR
Mobilité
Capacité d’une articulation à exprimer son amplitude optimale dans le respect de ses axes biomécaniques, notamment dans les zones rotatoires comme l’épaule ou la hanche.
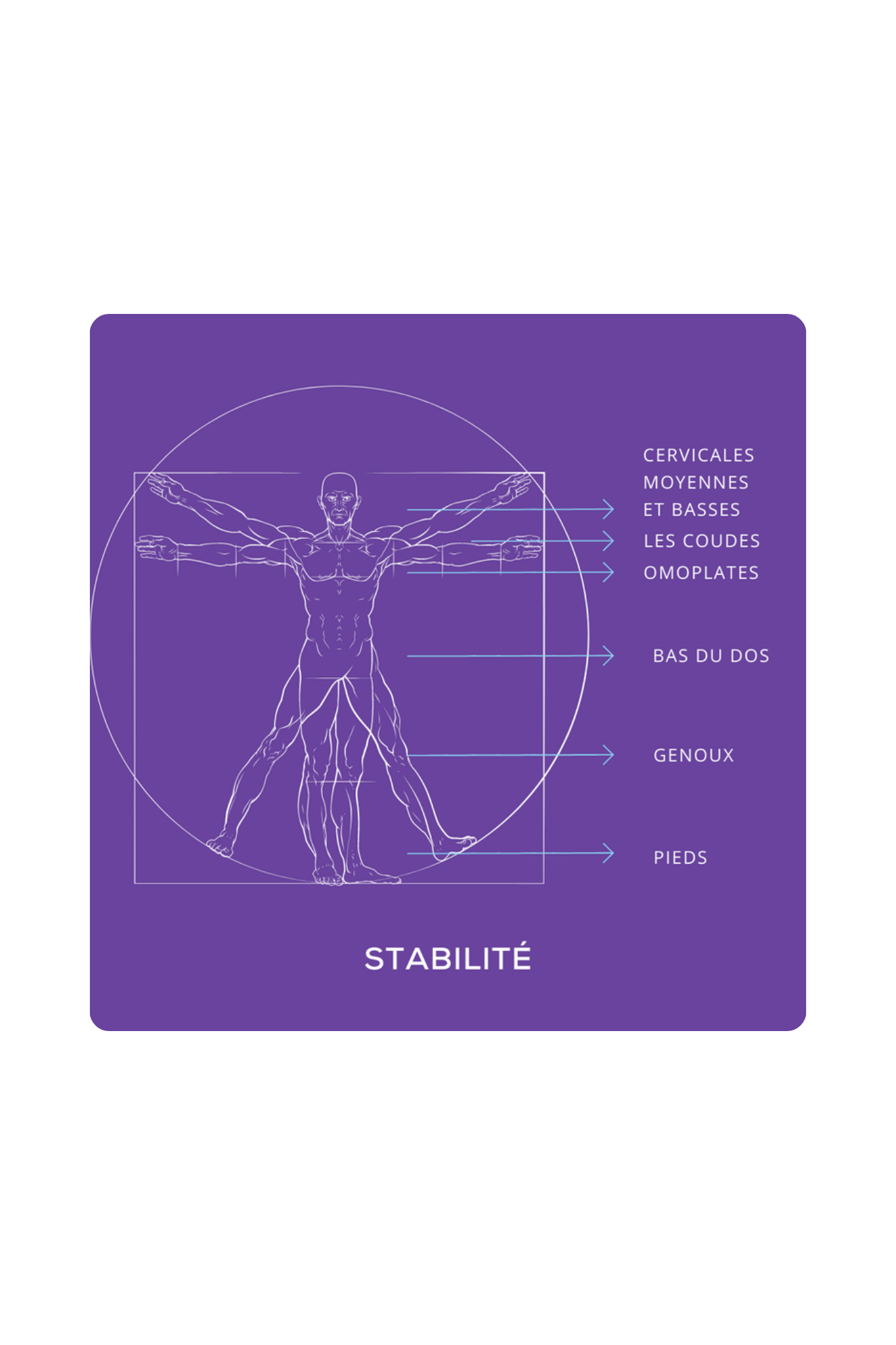
Stabilité
Capacité à créer un ancrage segmentaire permettant la transmission efficace des forces, en particulier au niveau du genou et du rachis lombaire.
Contrôle moteur
Organisation et sélection des schémas moteurs par le système nerveux central. Ces schémas, issus de l’expérience, sont activés et ajustés en temps réel lors de l’exécution d’un geste.
On distingue :
des schémas en boucle ouverte (préprogrammés)
des schémas en boucle fermée (ajustés par feedback sensoriel)
Ils évoluent en permanence en fonction de la répétition, de la fatigue et du contexte.
Une altération d’un seul de ces facteurs modifie la qualité mécanique du mouvement global.
Posture et mouvement :
une dynamique indissociable
Opposer posture et mouvement est une simplification.
Le mouvement correspond à une transition continue :
Posture initiale → activation segmentaire → posture finale.
Même en station statique, l’activité musculaire posturale est régulée par des ajustements toniques permanents.
L’immobilité absolue n’existe pas.
Une posture efficace n’est jamais figée.
Elle est dynamique, adaptable et dépendante de la qualité du contrôle moteur.
Améliorer la posture implique nécessairement d’améliorer le mouvement.
Ces mécanismes prennent tout leur sens dans une logique de prévention structurée en entreprise.

Les positions répétitives : ennemies silencieuses du mouvement
Le système musculo-squelettique est conçu pour la variabilité.
Lorsque nous maintenons une position prolongée et/ou des gestes répétitifs:
L’activité musculaire devient asymétrique
Certaines structures sont sous-sollicitées
D’autres subissent une contrainte cumulative
L’absence de variabilité gestuelle réduit la capacité d’adaptation tissulaire.
Des déséquilibres apparaissent.
Ces adaptations, appelées compensations, conduisent le système nerveux à modifier progressivement ses schémas moteurs.
Ce mécanisme peut entraîner :
Une rigidification articulaire
Une surcharge d’autres segments
Une réduction progressive de l’amplitude
Une appréhension du mouvement (kinésiophobie)
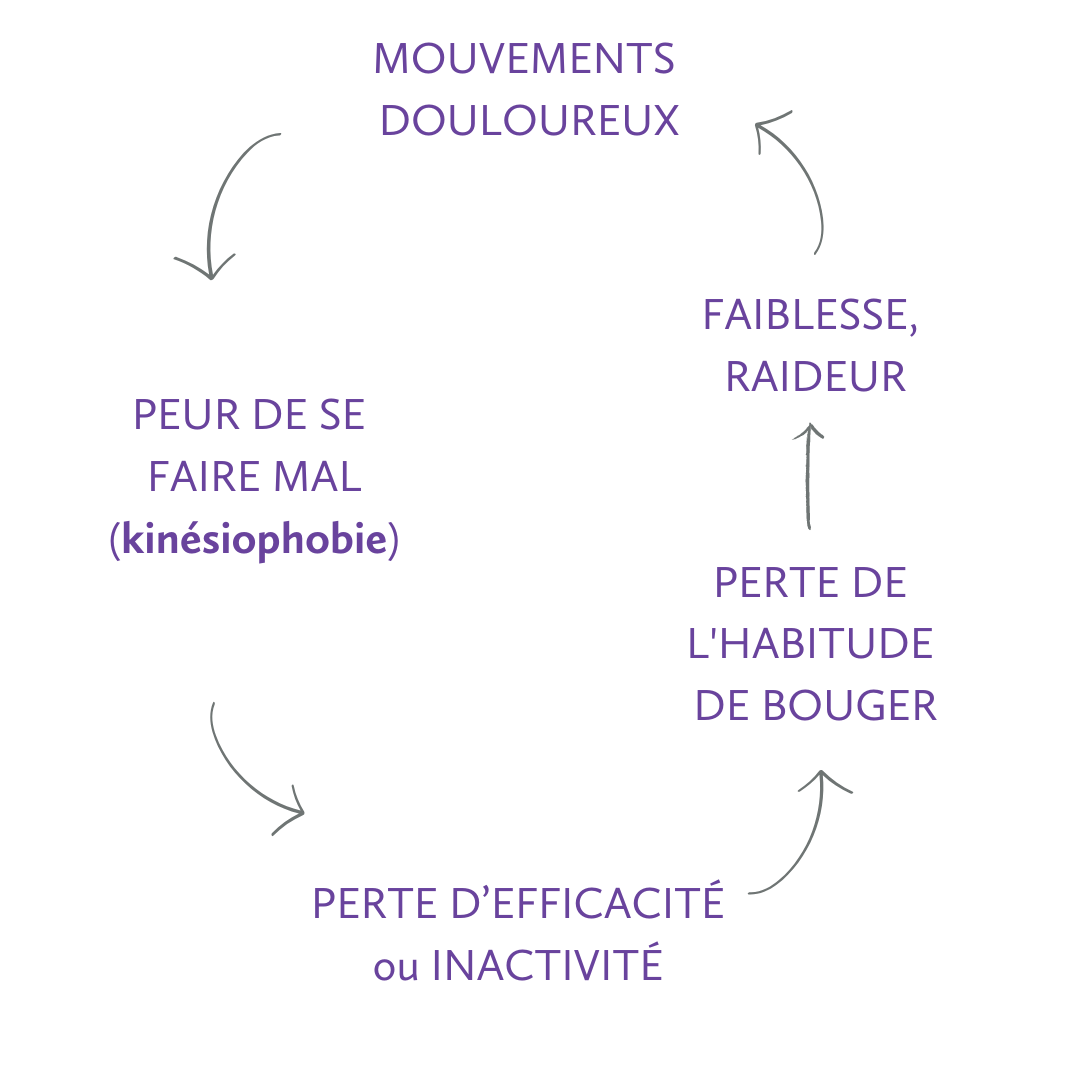
Le cercle vicieux de la kinésiophobie
Exemples fréquents de positions répétitives : Travail prolongé assis, Station debout maintenue, Utilisation répétée de la souris, Conduite longue durée, Usage intensif du smartphone…
Compensation et altération
des schémas moteurs
Prenons l’exemple de la région thoracique, physiologiquement conçue pour la rotation.
En position assise prolongée :
La chaîne postérieure se relâche
La cage thoracique perd en mobilité (haut du dos)
La rotation devient limitée
Le système nerveux (contrôle moteur) redistribue la contrainte vers des segments adjacents. La région cervicale ou lombaire, moins adaptée à une rotation dominante répétée, est davantage sollicitée.
Cette modification des axes de mouvement entraîne :
Une augmentation locale des contraintes tissulaires
Une altération progressive de l’efficacité mécanique
À long terme, des douleurs chroniques ou des lésions structurelles peuvent apparaître.

Lorsqu’une zone de mobilité se “rigidifie”, une zone de stabilité se retrouve obligée de compenser pour fournir la mobilité manquante.
Mouvement et
troubles musculo-squelettiques
Les troubles musculo-squelettiques (TMS) regroupent des atteintes des tissus du système locomoteur : muscles, tendons, gaines tendineuses, articulations et, selon les cas, structures rachidiennes.
En entreprise, ils sont favorisés par des contraintes qui s’additionnent :
gestes répétitifs et cadence élevée
postures prolongées, notamment hors zones neutres
efforts, manutentions, vibrations
récupération insuffisante et faible variabilité gestuelle
contraintes organisationnelles et psychosociales, pouvant majorer la tension musculaire de fond
Le lien avec le mouvement est central : un TMS n’est pas uniquement lié à la contrainte externe, mais à l’écart qui se creuse entre contraintes imposées et capacité fonctionnelle (mobilité disponible, stabilité, contrôle moteur, endurance locale).
Quand la qualité du mouvement se dégrade, la répartition des charges se modifie : certaines zones deviennent sur-sollicitées, la récupération est incomplète, et des micro-surcharges répétées peuvent conduire à l’apparition de douleurs puis à une atteinte durable.
Les localisations les plus fréquentes concernent :
membres supérieurs
région cervicale
région lombaire
Une analyse détaillée des mécanismes d’apparition des TMS en entreprise permet d’en comprendre les implications organisationnelles et réglementaires.
Réapprendre à bouger : restaurer l’équilibre
Un schéma moteur altéré ne se corrige pas spontanément.
Il nécessite une exposition progressive, une répétition contrôlée et un ajustement conscient. Cette démarche suppose une évaluation initiale, un suivi structuré et des protocoles adaptés au profil fonctionnel de chaque individu.
Le processus peut être décrit en quatre étapes :
Inconscience du déficit
Prise de conscience via l’évaluation
Réorganisation volontaire du geste
Intégration automatisée par répétition
Un mouvement rééquilibré :
Limite les compensations
Améliore la capacité posturale
Optimise la transmission des forces
Réduit le risque de TMS
Le mouvement ne se limite pas à une activité physique.
Il constitue l’expression dynamique de la capacité fonctionnelle humaine.
Lorsque mobilité, stabilité et contrôle moteur sont équilibrés, le corps absorbe efficacement les contraintes. Lorsqu’ils sont altérés, les stratégies compensatoires s’installent.
Comprendre ces mécanismes permet de structurer une prévention durable des troubles musculo-squelettiques et d’inscrire la santé fonctionnelle dans le temps.
